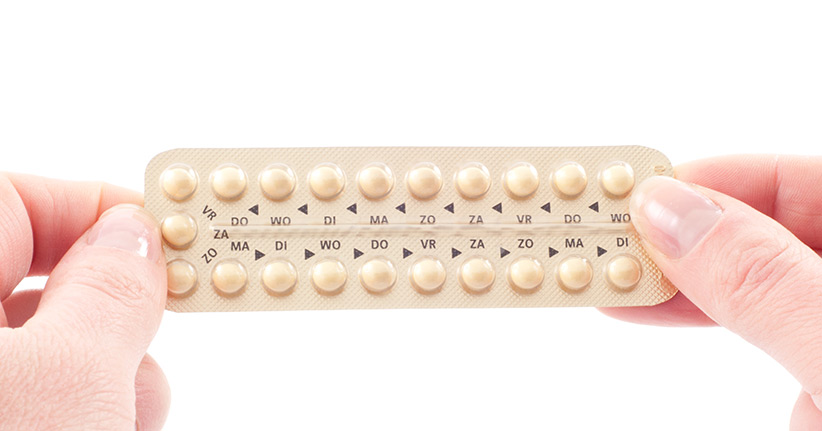
Es gibt viele Frauen, die die Pille absetzen und das aus ganz unterschiedlichen Gründen. Eine geplante Schwangerschaft kann einer dieser Gründe sein, auch eine Unverträglichkeit oder zu viele Nebenwirkungen sind Faktoren, warum Frauen die Pille absetzen. In einigen Situationen ist es zudem aus gesundheitlicher Sicht notwendig, die Pille abzusetzen. Vor allem Frauen, die die Pille über einen langen Zeitraum eingenommen haben, sollten sich vor dem Absetzen über mögliche Reaktionen des Körpers informieren, denn nicht immer ist es so einfach, die Pille einfach abzusetzen.
Die Vorteile der Pille
Millionen Frauen zwischen 14 und 49 Jahren nehmen weltweit die Antibabypille. Selbst wenn die Pille in den letzten Wochen und Monaten negativ in die Schlagzeilen gekommen ist, bietet sie auch einige Vorteile. Wenn sie richtig eingenommen wird, dann ist die Pille ein sicheres Verhütungsmittel, außerdem ist die monatliche Blutung deutlich schwächer und kürzer. Frauen, die mit Hautunreinheiten zu kämpfen haben, können das mit der Pille beheben, trotzdem sollte die Pille nicht als eine Art Lifestyle-Produkt betrachtet werden, das für eine schönere Haut, festere Fingernägel und dichtes, glänzendes Haar sorgt.
Welche Gesundheitsrisiken gibt es?
Nicht jede Frau kann die Pille einnehmen, und wenn sich bestimmte Krankheitsbilder zeigen, dann müssen Frauen sogar die Pille absetzen. Das ist bei einer tiefen Beinthrombose der Fall, aber auch bei einer Entzündung der Bauchspeicheldrüse und nach einem Herzinfarkt. Wenn Frauen zu Gallenblasenkoliken neigen, dann sollten sie die Pille absetzen, das Gleiche gilt auch bei epileptischen Anfällen. Auch muss die Pille sofort abgesetzt werden, wenn plötzliche Sehstörungen auftreten, sich starke Kopfschmerzen einstellen oder der Blutdruck ansteigt.
Die möglichen Nebenwirkungen
Die Rezeptur der Pille wurde in den vergangenen Jahren immer wieder verbessert, trotzdem lassen sich Nebenwirkungen nicht ganz ausschließen. Eine deutliche Gewichtszunahme kann eine Nebenwirkung der Pille sein, ebenso wie Übelkeit und Erbrechen. Kopfschmerzen und sexuelle Unlust machen vielen Frauen zu schaffen, wenn sie die Pille nehmen, auch häufige Pilzinfektionen und Stimmungsschwankungen gehören zu den Nebenwirkungen und veranlassen Frauen, die Pille abzusetzen.
Die Pille absetzen – ändert sich der Zyklus?
Frauen, die die Pille absetzen, müssen mit Veränderungen ihres Zyklus rechnen. Wird die Pille abgesetzt, dann stellt der Körper wieder auf den natürlichen Hormonzyklus um, der Zustand der künstlichen Schwangerschaft wird aufgegeben. Die Pille absetzen heißt, es kommt wieder in regelmäßigen Abständen zu einem Eisprung und damit auch zur Periode. Rund die Hälfte der Frauen, die die Pille absetzt, hat keinerlei Beschwerden, bei ihnen pendelt sich der Zyklus schnell wieder ein. Bei anderen Frauen verläuft das Absetzen der Antibabypille aber nicht so reibungslos, sie bekommen Zwischenblutungen und haben einen verkürzten oder verlängerten Zyklus. Vielfach wird die Periode von starken Schmerzen begleitet, das ist vor allem bei Frauen zu beobachten, die schon in jungen Jahren die Pille eingenommen haben, als der Zyklus sich noch nicht eingependelt hatte.
Mögliche Risiken für die Gesundheit
Wird die Pille abgesetzt, dann reagiert auch die Haut, es können sich Pickel bilden, zudem ist eine starke Akne nicht auszuschließen und es kann zu Haarausfall und zu fettigen Haaren kommen. Diese „Nebenwirkungen“ verschwinden wieder, aber ein Gang zum Arzt kann sich trotzdem lohnen, denn es stehen Medikamente und Therapien gegen diese Beschwerden zur Verfügung. Die Pille absetzen kann auch Folgen für die Psyche haben, und zu diesem Thema gibt es interessante Studien. Evolutionsbedingt suchen sich Frauen nach ihrer genetischen Verfassung einen Mann aus. Frauen, die keine Pille nehmen, legen mehr Wert auf das äußere Erscheinungsbild eines Mannes. Frauen, die die Pille nehmen, achten weniger auf das Aussehen, vermutlich weil ihnen ihr Körper suggeriert, sie seien schwanger und müssen daher nicht an Nachwuchs denken. Wird die Pille hingegen abgesetzt, kann es sein, dass der Partner dann nicht mehr so attraktiv ist.
Bild: © Depositphotos.com / Annotee