Wenn die Temperaturen wieder ansteigen, dann fliegen auch wieder die Pollen durch die Luft. Für Millionen Menschen bedeutet das, sie können den Frühling und den Sommer nur eingeschränkt genießen, weil ihnen eine Allergie das Leben schwer macht. Tränende Augen, eine stets laufende Nase und das ständige Gefühl von Müdigkeit sind nicht eben das, was man sich unter Frühlingsgefühlen vorstellt. Um diesem Dilemma zu entgehen, entscheiden sich immer mehr Betroffene für eine Hyposensibilisierung gegen die Allergie. Aber wie sinnvoll und effektiv ist diese „Impfung“ gegen Allergien und kommt sie für jeden Allergiker infrage?
Wie funktioniert eine Hyposensibilisierung gegen die Allergie?
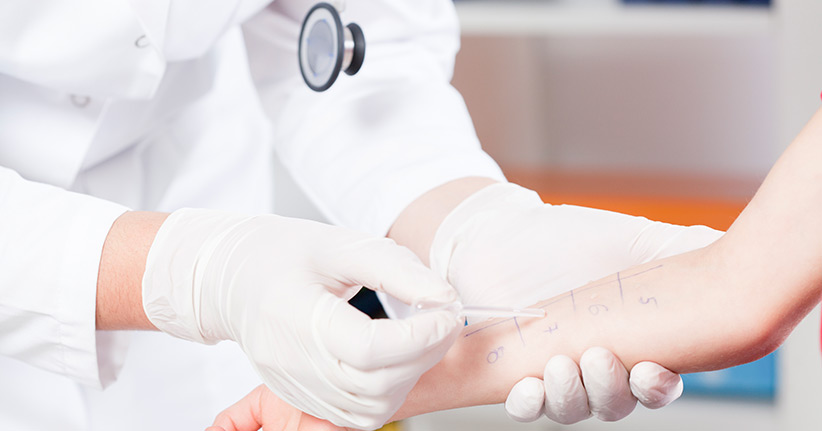
Eine Hyposensibilisierung gegen die Allergie ist eine Immuntherapie gegen Allergien, die durch Antikörper der Klasse E hervorgerufen werden. Streng genommen handelt es sich dabei nicht um eine klassische Impfung, denn anders als bei einer Impfung wird nicht sofort ein Schutz aufgebaut, die Immuntherapie dauert länger. In der Regel spritzt der Arzt für die Dauer von drei Jahren jeden Monat ein sogenanntes Allergenextrakt in das Fettgewebe unter die Haut des Oberarms. Zu Beginn der Therapie wird die Dosis des Allergens jede Woche erhöht, denn nur auf diese Weise kann sich das Immunsystem an das Allergen gewöhnen. In der Folge lassen die Reaktionen beim Kontakt mit dem jeweiligen Allergen nach und die Entstehung von Folgeerkrankungen wie zum Beispiel Asthma, werden vermieden.
Für wenn kommt eine Hyposensibilisierung infrage?
Eine Hyposensibilisierung gegen die Allergie wird vor allem bei einer Unverträglichkeit gegen Pollen, Hausstaubmilben, Schimmelpilze und auch gegen eine Allergie gegen Insektengifte eingesetzt. Diese Hyposensibilisierung gegen die Allergie ist immer dann sinnvoll, wenn sich der Auslöser der Allergie nicht vermeiden lässt, wie das bei Hausstaubmilben der Fall ist. Auch dann, wenn die Betroffenen besonders schwer unter den allergischen Reaktionen leiden und wenn der Nutzen einer Therapie größer ist als das Risiko, dann kommt eine Hyposensibilisierung gegen die Allergie infrage. Sinnvoll ist eine Immuntherapie ebenfalls, wenn sich die Allergie mit Medikamenten nur sehr schwer oder gar nicht mehr behandeln lässt.
Die erste Phase der Behandlung
Bevor der Arzt mit einer Hyposensibilisierung gegen die Allergie beginnt, wird er einen Allergietest machen, um zu erfahren, auf welche Stoffe der Patient besonders heftig reagiert. Handelt es sich um ein Allergen, dem der Betroffene ständig ausgesetzt ist, dann wird die Hyposensibilisierung gegen die Allergie gestartet. Reagiert der Patient jedoch auf ein Allergen, das sich vermeiden lässt, wie beispielsweise Hunde- oder Katzenhaare, dann kommt eine Hyposensibilisierung nicht infrage. Das gilt auch für Patienten, die gegen ein bestimmtes Nahrungsmittel allergisch sind. Eine Hyposensibilisierung wird in zwei Phasen eingeteilt. Sie beginnt mit der Anfangsbehandlung oder Steigerungsphase, bei der der Arzt einmal in der Woche ein Allergenextrakt subkutan, also unter die Haut spritzt. Die Dosis wird von Woche zu Woche bis zur maximalen Dosis gesteigert. Wenn der Patient die Therapie ohne Nebenwirkungen verträgt, dann folgt die zweite Phase der Behandlung.
Die zweite Phase
Während der zweiten Phase, der sogenannten Erhaltungstherapie, spritzt der Arzt nur noch einmal im Monat das Allergenextrakt unter die Haut oberhalb des Ellenbogens, um das Immunsystem an den Stoff zu gewöhnen und um das Allergen zu stabilisieren. Die Erhaltungsphase dauert drei Jahre lang, dann sollte der Patient beschwerdefrei sein. Neben der klassischen Immuntherapie gibt es noch die sogenannte präsaisonale Therapie oder Kurzzeittherapie, in der die Patienten nur einige Spritzen bekommen, zum Beispiel während der Pollenflugsaison. Diese Form der Sensibilisierung wird einmal im Jahr über einen Zeitraum von drei Jahren angewandt. Noch relativ neu ist die sublinguale Immuntherapie, kurz SLIT genannt. Bei dieser Therapie muss der Patient selbst jeden Tag Tropfen oder eine Tablette auf der Zunge platzieren, ein paar Minuten warten und sie dann schlucken.
Bild: © Depositphotos.com / photographee.eu