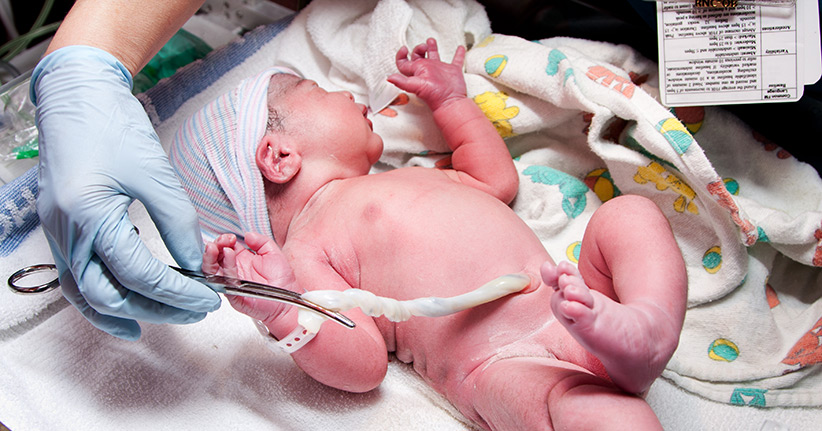
Wenn ein Kind geboren wird, dann wird unmittelbar nach der Geburt die Nabelschnur, die Mutter und Kind neun Monate miteinander verbunden hat, durchgeschnitten. Das geschieht entweder durch die Hebamme, den Arzt oder auch durch den Vater, der meist sehr stolz die Nabelschnur von der Plazenta trennt. Das schnelle Abnabeln hat in der Geburtsmedizin eine lange Tradition, aber auch gesundheitliche Gründe. So soll unter anderem ein Nachbluten verhindert werden, was aber unsinnig ist, da der Kreislauf der Mutter und der des Kindes nach der Geburt nicht mehr miteinander verbunden sind. Was allerdings belegt ist, ist die Tatsache, dass bei einem schnellen Abnabeln die Eisenvorräte des neugeborenen Kindes dezimiert werden, denn das meiste Blut bleibt in der Plazenta zurück.
Später ist besser
Forscher der Universität im schwedischen Uppsala haben jetzt in einer Studie nachgewiesen, dass es große Vorteile hat, wenn die Nabelschnur nicht sofort nach der Entbindung, sondern erst einige Minuten später durchtrennt wird. Der Grund ist das im Blut reichlich vorhandene Eisen, denn das fließt bei einer späten Abnabelung in den Blutkreislauf des Kindes. Damit steigt der Eisenanteil im Blut um 30 bis 40 % an, das Eisen im Blut füllt die Eisenspeicher des Kindes auf und das macht sich in späteren Jahren positiv bemerkbar. Wenn man der Studie aus Schweden glauben darf, dann haben die Kinder, die später abgenabelt wurden, im Kindergartenalter eine deutlich bessere Feinmotorik als die Kinder, die nach ihrer Geburt sofort von der Nabelschnur getrennt wurden.
Eine Langzeitstudie
Die Studie wurde zeitgleich von der Universität in Uppsala und einem Krankenhaus in der Stadt Halmstad zwischen 2008 und 2010 durchgeführt, und jetzt konnten die Ärzte und Wissenschaftler die ersten relevanten Ergebnisse veröffentlichen. Die Kinder, die auf der Entbindungsstation in Halmstad für die Studie später als gewöhnlich abgenabelt wurden, haben das Schulalter erreicht. 122 Kinder, die für eine Vergleichsstudie zehn Sekunden nach der Geburt abgenabelt wurden, hatten gegenüber den 141 Kindern, die erst drei Minuten nach der Entbindung abgenabelt wurden, keine intellektuellen Nachteile, die Unterschiede wurden erst bei der Feinmotorik deutlich.
Ein klarer Vorteil
Die Untersuchungen der schwedischen Wissenschaftler konzentrierten sich vor allem auf die Feinmotorik und hier zeigten sich die ersten Unterschiede. Die 141 Kinder, die verzögert abgenabelt wurden, konnten zum Beispiel einen Stift besser halten und bewiesen bei Bastelaufgaben mehr Geschick als die 122 Studienteilnehmer, die sofort nach der Geburt von der Nabelschnur getrennt wurden. Im sozialen Verhalten gab es ebenfalls Unterschiede, denn auch in diesem Bereich waren die spät abgenabelten Kinder im Vorteil. Wie relevant die Studie ist, wird sich allerdings erst in einigen Jahren zeigen, denn die unterschiedliche Entwicklung kann auch andere Ursachen haben.
In deutschen Kliniken und Geburtshäusern ist es üblich, Kinder anderthalb Minuten nach der Geburt abzunabeln. Vielfach ist man aber jetzt auch dazu übergegangen mit der Abnabelung zu warten, bis die Nabelschnur nicht mehr pulsiert. Damit das Blut und somit auch das wertvolle Eisen nicht in der Plazenta bleibt, ist es sinnvoll, mit der Abnabelung des Neugeborenen zu warten. Laut Experten ist eine Abnabelung nach drei Minuten ideal.
Bild: © Depositphotos.com / phakimata