Der demografische Wandel sorgt dafür, dass immer mehr Menschen immer älter werden. Mit zunehmendem Alter steigt aber auch die Gefahr, dass es zu einem Oberschenkelhalsbruch kommt, und Gesundheitsexperten schätzen, dass die sogenannte Schenkelhalsfraktur oder Femurhalsfraktur in Zukunft die am häufigsten vorkommende Fraktur sein wird. Es sind besonders ältere Menschen ab dem 60. Lebensjahr, bei denen der Hals des Oberschenkels bricht, und selbst wenn diese Fraktur heute sehr gut behandelt werden kann, leiden viele Betroffene nicht selten für den Rest ihres Lebens unter dieser Verletzung.
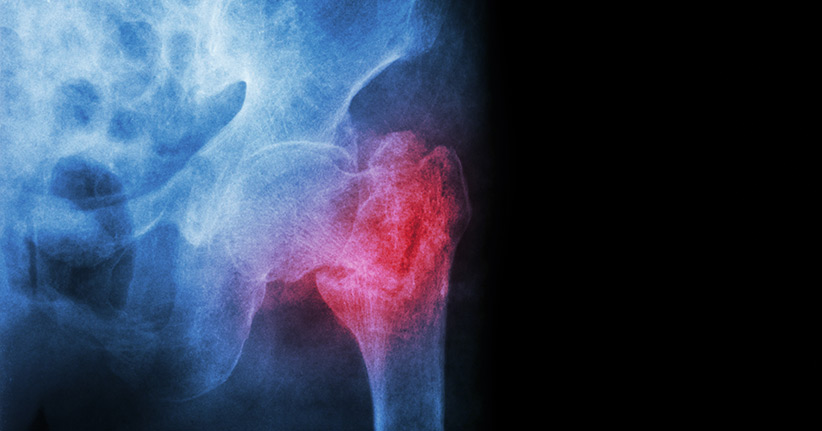
Wie kommt es zu einem Oberschenkelhalsbruch?
Jedes Jahr kommt es in Deutschland bei 600 bis 900 von 100.000 Menschen zu einem Oberschenkelhalsbruch, wobei besonders Frauen häufig betroffen sind. Bei den Senioren über 65 ist die Schenkelhalsfraktur sogar der häufigste Grund für einen Aufenthalt in einem Krankenhaus. Die meisten Oberschenkelhalsbrüche entstehen bei Stürzen im häuslichen Bereich. Die Betroffenen fallen entweder auf die Hüfte oder direkt auf den Oberschenkel und da viele ältere Menschen eine zu geringe Knochendichte haben, bricht der Oberschenkelhals besonders leicht. Oft reicht aber auch schon ein Stolpern, zum Beispiel über den Teppichrand oder ein Stoß gegen die Tischkante aus und der Oberschenkelhals wird so verdreht, bis er bricht. Unter Ärzten wird der Oberschenkelhalsbruch auch der „Viertel-vor-Drei-Bruch“ genannt, denn viele Senioren sind schlaftrunken, wenn sie nachts zur Toilette müssen, und damit steigt die Gefahr, zu stürzen.
Wie werden Oberschenkelhalsbrüche behandelt?
Kommt es bei älteren Menschen zu einem Oberschenkelhalsbruch, dann ist Eile geboten, denn der Bruch muss so schnell wie möglich stabilisiert werden. Welche Therapie infrage kommt, das hängt von unterschiedlichen Faktoren ab. Die Art des Bruchs spielt in diesem Zusammenhang eine ebenso wichtige Rolle wie auch der gesundheitliche Zustand der Patienten. Während früher eine Ruhigstellung die einzige Therapie war, werden die Frakturen heute in der Regel operiert. Die Ärzte können sich dabei für eine hüfterhaltende oder eine hüftkopfersetzende Operation entscheiden. Auch hier spielen der gesundheitliche Zustand, die Form des Bruchs und das Alter des Patienten eine wichtige Rolle. Fällt die Entscheidung für ein hüfterhaltendes Verfahren, dann wird der Oberschenkelhalsbruch mithilfe von Platten und Schrauben fixiert, kommt es zu einer hüftkopfersetzenden Operation, dann bekommt der Patient eine Hüftprothese.
Die Therapie nach der Operation
Mit einem operativen Eingriff alleine ist es leider nicht getan, denn die Patienten müssen danach wieder für den Alltag fit gemacht werden. In den meisten Fällen beginnt schon wenige Tage nach der Operation eine gezielte Krankengymnastik, die auch nach dem Aufenthalt im Krankenhaus ambulant fortgesetzt werden muss. Die Anschlussbehandlungen dienen vor allem dazu, dass die Patienten wieder zu Kräften kommen, ihre Beweglichkeit trainieren und besser koordinieren können. Neben der Arbeit mit einem Physiotherapeuten sollten die Senioren die Übungen dann auch zu Hause machen.
Welche Risiken birgt ein Oberschenkelhalsbruch?
Das größte Risiko bei einem Oberschenkelhalsbruch ist das oftmals hohe Alter der Patienten. Auch der oft schlechte Gesundheitszustand macht es nicht immer einfach einen Oberschenkelhalsbruch so zu therapieren, wie es eigentlich notwendig wäre. Wird der Patient mit einer konservativen Therapie, also ohne OP behandelt, dann besteht die große Gefahr, dass das Knochenende verrutscht und letztendlich doch eine Operation durchgeführt werden muss. Ein anderes Risiko ist, dass der Hüftkopf abstirbt und im Rahmen einer OP durch eine Prothese ersetzt werden muss. Wird der Hüftkopf ersetzt, dann besteht die Gefahr, dass es zu einem Riss oder zu einem Bruch des Oberschenkel-Knochenschafts kommt, wenn die Prothese verrutscht oder sich lockern sollte, dann kann das für ältere Patienten schmerzhaft werden und zu einer langen Bettlägerigkeit führen. Dazu kommen Risiken wie Blutergüsse, Verletzungen der Nerven, Infektionen und Nachblutungen oder auch gefährliche Thrombosen. Diese Risiken gibt es zwar bei jedem operativen Eingriff, aber bei älteren Patienten können sie besonders gravierend sein.
Bild: © Depositphotos.com / stockdevil_666