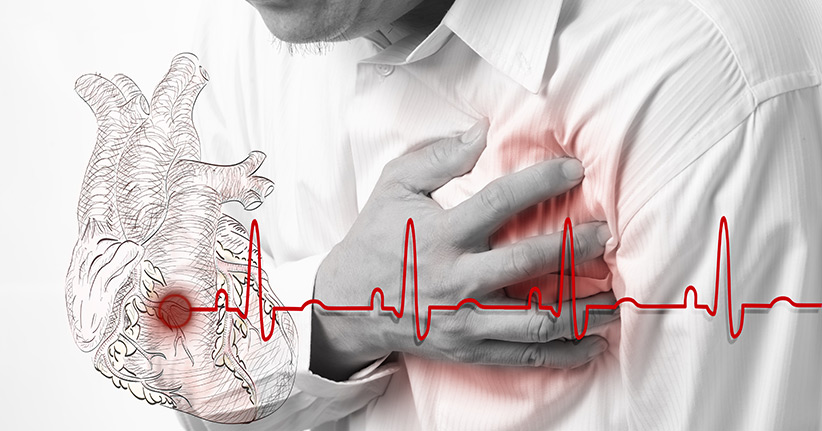
Wie eng die Psyche und der Körper miteinander verbunden sind, das zeigt sich sehr deutlich besonders am sogenannten Broken-Heart-Syndrom. Vom Syndrom des gebrochenen Herzens wird immer wieder im Zusammenhang mit Liebeskummer gesprochen, aber das Broken-Heart-Syndrom tritt nicht nur dann auf, wenn eine Liebe unglücklich verläuft, es kann auch bei großem Stress, bei extremer Angst und auch bei Trauer zum Broken-Heart-Syndrom kommen. Nicht selten wird das Broken-Heart-Syndrom aber auch mit dem sehr viel gefährlichen Herzinfarkt verwechselt, da die Symptome ähnlich sind, und meist kann erst ein EKG Aufschluss genau darüber Auskunft geben, um was es sich handelt.
Das EKG bringt Klarheit
Die Symptome ähneln sich, denn wie bei einem Herzinfarkt, so fühlen auch diejenigen, die ein Broken-Heart-Syndrom erleiden, quälende Schmerzen in der Brust, sie haben starke Probleme mit der Atmung und bekommen Todesangst. Erst beim EKG kann der Arzt sehen, ob es ein Broken-Heart-Syndrom oder tatsächlich ein Herzinfarkt ist. Bei einem Broken-Heart-Syndrom schlägt das Herz in der Spitze mit verminderter Leistung und die Form der linken Herzkammer ist verändert, anders als das bei einem Infarkt der Fall ist. In der Regel sieht der Arzt diese Veränderungen schon beim EKG oder bei einer Ultraschalluntersuchung, wenn der Befund aber nicht eindeutig ist, dann kann eine letztendlich nur eine Herzkatheteruntersuchung Klarheit bringen.
Broken-Heart-Syndrom – Eine Überflutung des Herzmuskels
Ärzte sprechen beim Broken-Heart-Syndrom auch von Stress-Kardiomyopathie, denn Stress ist einer der Hauptgründe, warum es überhaupt zu diesem Syndrom kommt. Forscher vermuten, dass eine extreme psychische oder körperliche Belastung das Broken-Heart-Syndrom auslösen kann, wenn zum Beispiel das vegetative Nervensystem zu stark aktiviert wird. Das führt dann zu einer Überreizung der Herzwand, und das besonders in der Nähe der Herzspitze. Zudem werden massiv Stresshormone ins Blut abgegeben und das einströmende Kalzium in den Zellen sorgt schließlich für eine Verkrampfung des Herzmuskels, was dann zu heftigen Schmerzen und zu Luftnot führt. Kein anderes akutes Krankheitsbild zeigt in dieser Deutlichkeit, wie eng doch Körper und Seele miteinander verbunden sind.
Ältere Frauen sind besonders gefährdet
Das Broken-Heart-Syndrom trifft meist ältere Frauen, die die Menopause bereits hinter sich haben und die durch einen schweren Schicksalsschlag, wie zum Beispiel durch den Tod des Ehemanns, starken psychischen Belastungen und Stress ausgesetzt sind. Es gibt jedoch auch Fälle, in denen junge Frauen nach einem heftigen Streit mit dem Partner mit dem Broken-Heart-Syndrom in die Notaufnahme eingeliefert wurden. Aber es gibt noch andere Gründe für eine Stress-Myokardiopathie, beispielsweise die Angst vor einen großen operativen Eingriff oder die Diagnose Krebs, sogar vor einem Besuch beim Zahnarzt kann es zum Broken-Heart-Syndrom kommen.
Wie wird ein Broken-Heart-Syndrom behandelt?
Bei ca. zwei Prozent der Patienten, die mit einem Verdacht auf Herzinfarkt in die Klinik kommen, handelt es sich nach einer genauen Untersuchung um das Broken-Heart-Syndrom. Die Dunkelziffer dürfte aber weitaus höher sein, weil das Syndrom nicht immer erkannt wird. Eine gründliche Untersuchung ist jedoch für die richtige Therapie entscheidend. Bei einem Herzinfarkt müssen die Ärzte ein Gerinnsel behandeln, das den Blutfluss blockiert, bei der Behandlung des Broken-Heart-Syndroms geht es aber darum, die Stresshormone zu bekämpfen, die außer Kontrolle geraten sind. In der Regel werden Betablocker gegeben, die das Herz beruhigen sollen, aber auch die Behandlung mit einem Beruhigungsmittel erzielt meist den gewünschten Erfolg. Die Betroffenen werden zudem einige Tage auf der Intensivstation überwacht, denn es besteht immer die Gefahr, dass die Patienten in einen Schockzustand rutschen, dass der Kreislauf zusammenbricht und dass es zu einem Multiorganversagen kommt.
Das Broken-Heart-Syndrom verursacht anders als ein akuter Herzinfarkt, keine bleibenden Schäden bei den Patienten, in der Regel erholen sie sich sehr schnell wieder. Wenn das EKG unauffällig bleibt, dann besteht keine Gefahr mehr und die Patienten können nach Hause entlassen werden.
Bild: © Depositphotos.com / Garsya