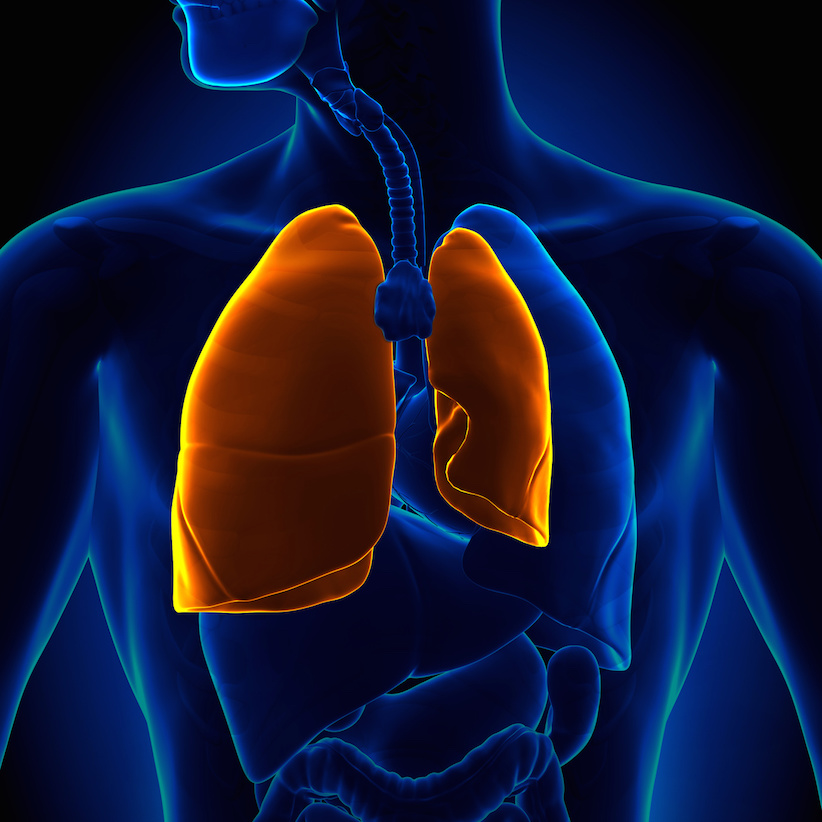
Unter einem Pneumothorax wird eine krankhafte Ansammlung von Sauerstoff im Brustkorb verstanden. Genauer gesagt befindet sich diese zwischen dem äußeren und dem inneren Lungenfell. Hier darf sich im Normalfall keine Luft befinden. Sofern dies der Fall ist, sinken die Lungenflügel zusammen. Infolgedessen wird die Atemfunktion der Lunge eingeschränkt.
Unterschiedliche Formen des Pneumothorax
Abhängig von der Ursache lassen sich vier Formen der Erkrankung unterscheiden:
- Spannungspneumothorax
Infolge eines Ventilmechanismus füllt sich der Raum zwischen Rippen und Lungen stetig mit Luft. Dabei kann diese jedoch nicht mehr entweichen. - Spontanpneumothorax
Diese Unterform tritt ohne bestehende Lungenerkrankung auf. - Symptomatischer Pneumothorax
Dahingegen tritt diese Form durch Vorerkrankungen im Bereich der Lunge in Erscheinung. - Traumatischer Pneumothorax
Ursache sind Verletzungen.
Der Spontanpneumothorax betrifft überwiegend Männer der Altersklassen 15 bis 35 Jahre. Hingegen sind vom symptomatischen Pneumothorax hauptsächlich Personen im Alter von 55 bis 65 Jahren betroffen. Pro 100.000 Einwohner erkranken ungefähr sieben Personen im Jahr.
Pneumothorax – Risikofaktoren
Zu den Risikofaktoren zählen:
- Bestehende Erkrankungen im Bereich der Lunge oder auch des Lungenfells
- Innere wie äußere Brustkorbverletzungen
- Rauchen
- Schlanke, hochgewachsene Männer zwischen 15 bis 35 Jahren
Das Rauchen von Zigaretten schädigt die Lunge. Infolgedessen können chronische Lungenerkrankungen, wie beispielsweise COPD und Lungenemphysem, entstehen. Dadurch wächst das Risiko eines Lungenkollapses. Rund 90 % aller Patienten mit Pneumothorax sind Raucher.
Beachtenswerte Warnzeichen für einen Pneumothorax
Beim Spannungspneumothorax handelt es sich um eine schwere Erkrankung. Dabei tritt eine schnelle Verschlechterung des allgemeinen Wohlbefindens auf. Hierbei handelt es sich glücklicherweise um eine seltene Krankheit.
Erkennbar ist der Spannungspneumothorax an unerwartet auftretenden, stechenden Schmerzen in der Brust. Dabei sind dieselben von der Atmung abhängig. Eine zunehmende Atemnot tritt ein. Doch Vorsicht: diese Symptome können auch beispielsweise Anzeichen für
- eine Lungenembolie
- einen Herzinfarkt oder
- ein geplatztes großes Gefäß
sein.
Dahingegen bereitet ein schwach ausgeprägter Spontanpneumothorax in der Regel derart geringe Beschwerden, so dass er viele Tage nicht entdeckt wird. Hierbei sind erste Anzeichen in
- Reizhusten
- langsam steigenden Atembeschwerden bei körperlicher Belastung
erkennbar.
Krankheitsbild des Pneumothorax
Anfänglich macht sich die Erkrankung durch plötzlich auftretende Schmerzen bemerkbar. Im weiteren Verlauf gesellen sich gehäuft Symptome wie
- Husten
- Reizhusten
- örtlich begrenzte, stechende und von der Atmung abhängige Schmerzen bei sich steigernder Luftnot mit einer flachen Atmung
hinzu.
Liegt ein Spannungspneumothorax vor, schreitet die Krankheit schnell voran. Die Luftnot wird stärker, die Herzfrequenz nimmt zu. Infolgedessen entwickelt sich ein Schockzustand mit
- Abfall des Blutdrucks
- aufgestauten Halsvenen
- Herz-Kreislaufversagen
- Haut, Lippen und Schleimhäute färben sich durch Sauerstoffmangel blau
Ein zusätzliches Symptom besteht in einer ungleichmäßigen Atmung.
Ferner besteht bei einem traumatischen Pneumothorax wie auch beim Spannungspneumothorax die Gefahr der Bildung eines Hautemphysems. Dabei dringt Luft unter die Haut ein und staut sich im Unterhautfettgewebe. Dieser Zustand ist an Schwellungen und knisternden Geräuschen unterhalb der Haut erkennbar.
Bevor an etwas Anderes gedacht wird, sollte zunächst bei jeder nicht klarer Atemnot zwingend ein Pneumothorax in Betracht gezogen werden. Dies insbesondere dann, wenn bereits Vorerkrankungen der Lunge vorliegen. Aber auch ein plötzliches Auftreten der Beschwerden weist auf einen Pneumothorax hin.
Behandlungsmöglichkeiten eines Lungenkollapses
Die Behandlung hängt von der Form des Pneumothorax sowie der Menge der Luftansammlung ab. Dabei besteht das Ziel in der Beseitigung der Luftansammlung. Überdies sollte ein erneutes Auftreten der Erkrankung verhindert werden.
Sofern ein kleiner Spontanpneumothorax vorliegt, genügt das Einhalten von Bettruhe bei flacher Lagerung. Kleine Luftansammlungen können binnen weniger Tage vom Körper wieder aufgenommen werden. Zur Beschleunigung dieses Prozesses hat sich eine Sauerstoffbeatmung als hilfreich erwiesen.
Sobald eine zu hohe Luftansammlung vorliegt, kommt eine Thoraxdrainage zum Einsatz. Gleiches gilt für Ansammlungen von Eiter oder Blut zwischen den Lungenfellen. Dabei bleibt die Drainage solange liegen, bis die Lunge sich komplett erholt und wieder voll funktionstüchtig ist.
Eine letzte Möglichkeit besteht in einem chirurgischen Eingriff. Dabei wird der Brustkorb geöffnet. Sofern ein sich wiederholender Spontanpneumothorax vorliegt, geschieht eine medikamentöse Behandlung der Blätter des Lungenfells. Oder diese werden zum Teil entfernt und aufgeraut sowie anschließend verklebt. Diese Operation kommt hauptsächlich dann zum Einsatz, wenn eine schwere Vorerkrankung der Lunge bekannt ist. Damit lässt sich die Rückfallrate senken.
[content-egg-block template=offers_list]