Viele haben schon davon gehört, aber kaum jemand weiß, um was es sich dabei eigentlich handelt, erst die schwere Erkrankung eines Politikers hat die Stammzellenspende in den Fokus der Öffentlichkeit gerückt. Der frühere Außenminister Guido Westerwelle erkrankte 2014 an Blutkrebs und er konnte die schwere Erkrankung nur überwinden, als er eine Knochenmarkspende bekam. Jetzt spricht der FDP-Politiker offen über seine Krankheit. Das motiviert immer mehr Menschen, ihr Knochenmark zu testen, um sich dann für eine Stammzellenspende zu registrieren. Die Deutsche Knochenmarkspenderdatei (DKMS) berichtet von einem starken Anstieg an Menschen, die ihr Knochenmark spenden möchten.
Was genau ist eine Stammzellenspende?
Eine Knochenmarkspende ist im Grunde nichts anderes als eine Transplantation, bei der aber kein Organ, sondern Gewebe aus dem Knochenmark vom Spender zum Empfänger verpflanzt wird. Stammzellen sind ein ganz besonderes Gewebe im menschlichen Körper, die sich durch zwei Merkmale auszeichnen. Zum einen können sich diese Zellen erneuern, also regenerieren und zum anderen sind sie in der Lage, sich zu anderen Zellen zu entwickeln. Die Besonderheiten dieser Stammzellen sind bis heute noch nicht komplett erforscht, denn über die Stammzellenspende hinaus gibt es bislang nur experimentelle Studien über eine andere Verwendungsform der Zellen. Die bekannteste Form der Stammzellenspende ist die Spende mit hämatopoetischen Stammzellen. Diese Zellen sind in unterschiedlichen Knochen zu finden, wie zum Beispiel in den langen Röhrenknochen, dem Beckenknochen und auch im Brustbein.
Wie wichtig sind Stammzellen?
Für den Körper sind Stammzellen wichtig, weil sie drei Zelltypen bilden können, die für den Organismus von größter Bedeutung sind. Diese Zellen kommen im menschlichen Blut vor:
- Die Blutplättchen, die Thrombozyten, die die Blutgerinnung steuern.
- Die roten Blutkörperchen, die Erythrozyten, die den Sauerstoff durch den Körper transportieren.
- Die Leukozyten, die Zellen, die für das Immunsystem zuständig sind.
Diese drei Zelltypen werden im Knochenmark gebildet und dann in die Blutbahn geschwemmt. Menschen, die unter Leukämie, also unter Blutkrebs leiden, haben einen Mangel an diesen drei Zelltypen und sie müssen die Zellen von einem Spender bekommen, um überleben zu können.
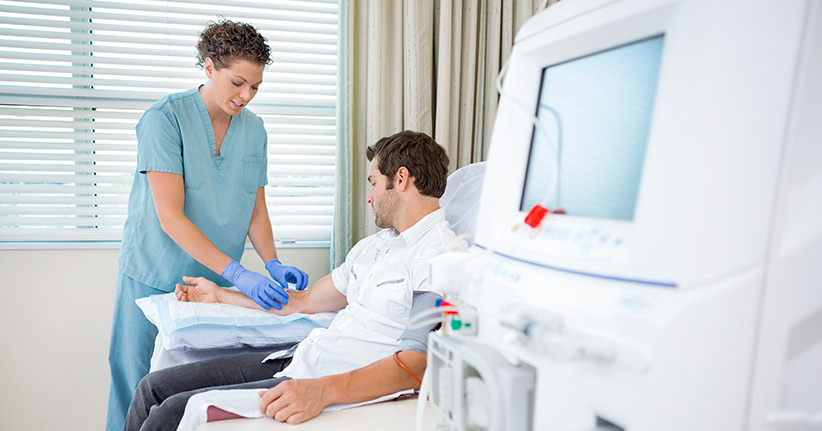
Was passiert bei einer Knochenmarkspende?
Kommt es zu einer Stammzellenspende, dann werden dem Spender Stammzellen entweder aus dem Knochenmark im Rücken oder aus dem Brustbein entnommen. Das passiert durch eine Punktion, der Arzt saugt praktisch die Flüssigkeit mit den Stammzellen aus dem Knochenmark. Der Spender bekommt vor dem Eingriff eine lokale Anästhesie und hat keine Schmerzen. Anschließend erhält der Spender das konzentrierte Knochenmark mittels einer Infusion. Wenn alles wie geplant funktioniert, dann helfen die gespendeten Stammzellen dabei, das Immunsystem des Kranken wieder aufzubauen und neues, gesundes Blut zu produzieren. Die Stammzellenspende hat aber einen großen Nachteil, es ist nämlich sehr schwer, einen geeigneten Spender zu finden. Wer Stammzellen aus seinem Knochenmark spenden will, der muss sich typisieren lassen, denn Spender und Empfänger müssen möglichst identische HLA-Merkmale (Human Leukocyte Antigen) haben. Wenn das nicht der Fall ist, dann kann es passieren, dass der Organismus des Empfängers die ihm fremden Zellen wieder abstößt. Die besten Chancen bestehen, wenn Spender und Empfänger enge Blutsverwandte sind, wie das bei Guido Westerwelle der Fall war, denn er bekam die Stammzellen seines Bruders. Für den Spender besteht bei einer Stammzellenspende keinerlei Gefahr, er kann nach der Spende ganz normal und ohne Einschränkungen leben.
Der Verlauf einer Stammzellenspende
Bevor der Empfänger die Stammzellen bekommen kann, müssen die Krebszellen mittels einer aggressiven Chemotherapie zerstört werden, was zwischen zwei und zehn Tagen dauern kann. Zwei Tage später werden dem Empfänger dann die neuen Stammzellen transplantiert, was nicht länger als zwei Stunden dauert. Dann dauert es noch einmal zehn Tage, bis sich aus der Stammzellenspende neue Blutzellen bilden. Dieser Zeit muss der Patient auf jeden Fall vor Infektionen geschützt werden, denn die könnten für ihn lebensgefährlich werden.
Bild: © Depositphotos.com / trans961