Leukämie, umgangssprachlich auch Blutkrebs genannt, gehört zu den eher selten auftretenden Krebserkrankungen, das macht Leukämie aber nicht weniger gefährlich. Streng genommen handelt es sich bei Leukämie nicht nur um eine einzige Krankheit, sondern um verschiedene Krankheitsbilder, die eines gemeinsam haben, sie betreffen immer die blutbildenden Systeme im Körper. Welche Ursachen hat die Leukämie, welche Symptome treten auf und wie wird Leukämie behandelt?
Die Ursachen für Leukämie
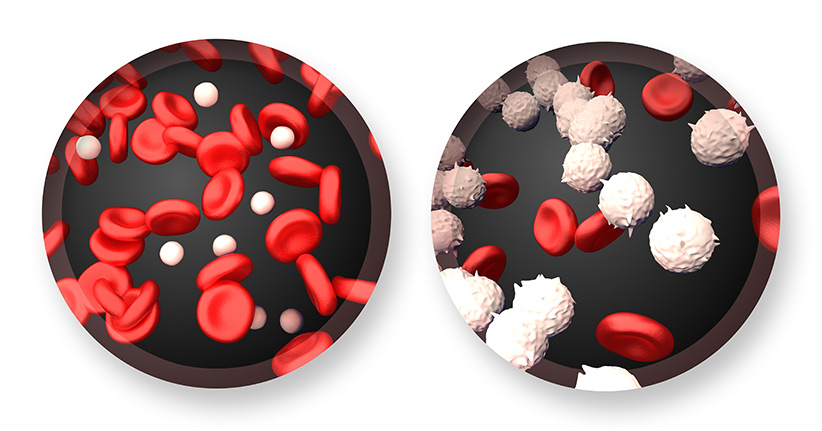
Wird eine Leukämie diagnostiziert, dann findet im Körper ein Prozess statt, bei dem sich die weißen, noch unreifen Blutkörperchen, die sogenannten Leukozyten, unkontrolliert vermehren und die roten Blutkörperchen, die unter anderem den Sauerstoff durch den Körper transportieren, sowie die blutbildenden Stammzellen immer weiter verdrängen. Die Wissenschaft hat bis heute keine Erklärung dafür, warum die weißen Blutkörperchen außer Kontrolle geraten und so eine Leukämie auslösen. Chemikalien können eine auslösende Ursache sein, aber auch energiereiche Strahlung, wie sie zum Beispiel in der Nähe von Atomkraftwerken auftritt, steht im Verdacht, Leukämie auszulösen. Umstritten ist, ob auch das Rauchen einer der Verursacher sein kann.
Die Symptome
Müdigkeit, ein Gefühl der Abgespanntheit und auch verminderte Leistungsfähigkeit gehören zu den häufigsten Symptomen einer Leukämie. Es gibt aber auch unspezifische Symptome wie starker Nachtschweiß, Appetitlosigkeit und Gewichtsverlust, die auf eine Leukämie hindeuten. Kommt es zu einem Mangel an roten Blutkörperchen, dann wird weniger Sauerstoff in die Organe transportiert und das hat Symptome wie Atemnot, Blässe und Schwindel zur Folge. Da auch das Immunsystem angegriffen wird, sind die Betroffenen anfälliger für Infekte aller Art und der Mangel an Blutplättchen macht sich durch Entzündungen des Zahnfleisches, blaue Flecken und durch häufiges Nasenbluten bemerkbar. Setzen sich die Leukozyten in den Organen fest, dann schwellen die Lymphdrüsen an, die Milz und die Leber sind vergrößert, was zu Schmerzen im Bauchbereich führt.
Die Behandlung bei Leukämie
Um die Diagnose Leukämie stellen zu können, muss der Arzt zunächst ein großes Blutbild machen. Sind die Symptome und das Blutbild nicht eindeutig, dann wird bei lokaler Betäubung eine Probe des Knochenmarks entnommen und untersucht, in der Regel aus dem Beckenknochen. Steht die Diagnose dann fest, werden die meisten Leukämie Formen mit einer zyklischen Chemotherapie behandelt. Die sehr aggressiven Medikamente, sogenannte Zytostatika, greifen die Zellen an, die sich sehr häufig teilen, wie das bei Leukämiezellen der Fall ist. Aber leider werden nicht nur die kranken, sondern auch die gesunden Zellen angegriffen und das führt zu den typischen Nebenwirkungen wie Übelkeit, Erbrechen und Haarausfall. Auch wenn die Therapie viele Nachteile hat, sie ist nach wie vor das beste Mittel, um die Leukämie in den Griff zu bekommen.
Auch die Stammzellentherapie ist eine Möglichkeit, um die Leukämie erfolgreich zu behandeln. Bei dieser Therapie werden dem Patienten gesunde Stammzellen übertragen, die entweder aus Knochenmark oder durch fremdes gewonnen werden Blut. Um Stammzellen übertragen zu können, muss zuvor das Immunsystem des Leukämiekranken komplett zerstört werden, was mit einer äußerst aggressiven Chemotherapie erreicht wird. Findet sich ein geeigneter Spender, dann bekommt der Kranke dessen Stammzellen in Form einer Bluttransfusion. War die Transfusion erfolgreich, dann beginnen die neuen gesunden Zellen, frische rote Blutkörperchen zu produzieren, ein Prozess, der ca. drei Wochen dauert.
Bild: © Depositphotos.com / decade3d