Rheuma kann alle Altersgruppen treffen. Insgesamt existieren etwa 100 verschiedene Formen rheumatischer Erkrankungen. Es gibt erste Anzeichen, auf die man achten sollte und verschiedene Behandlungsmöglichkeiten. Auf diese Weise können Patienten nicht nur ihren Alltag meistern, sondern ihn auch genießen.
Bild: Rheuma hat viele unterschiedliche Krankheitsverläufe und Symptome.
Bildquelle: Melodia plus photos – 114116071 / Shutterstock.com
Eine regelmäßige Physiotherapie ist oft ein wichtiger Teil der Rheuma-Behandlung, weil Übungen dabei helfen, die Gelenke beweglich zu halten und Muskeln aufzubauen. Eine weitere wichtige Säule der Therapie ist die Ergotherapie. Viele Patienten profitieren außerdem von einer physikalischen Therapie, also vom Einsatz von Wärme-, Kälte- oder Elektrotherapie. Im fortgeschrittenen Stadium ist bei manchen Betroffenen eine Operation unumgänglich, bei der zerstörte Gelenke durch eine Prothese ersetzt werden oder, wenn dies möglich ist, zum Beispiel versteift werden.
Die richtige Ernährung zur Therapie-Unterstützung
Auch eine spezielle Ernährung kann die Therapie positiv unterstützen. Laut den Experten von www.kurkuma-wirkung.de kann das jahrtausendealte Heilmittel mit dem Inhaltsstoff Kurkumin genauso wirksam gegen Entzündungen im Körper vorgehen wie so manch einschlägiges Medikament. Was aber ist Rheuma genau? Und was sind die ersten Anzeichen?
Rheuma – Was ist das?
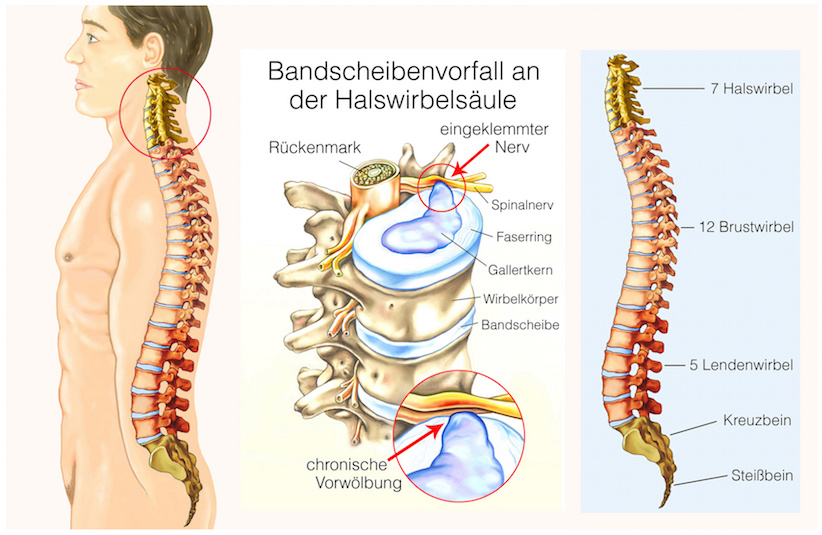
Das Wort Rheuma hat seinen Ursprung im griechischen Wort „rheo“ (zu deutsch: „Ich fließe“). Für die heutige Medizin wird es frei mit „ziehende Schmerzen“ übersetzt. Die Krankheit umfasst Schmerzkrankheiten und die Bewegungseinschränkung von Sehnen, Muskeln, Gelenke, Knochen und der Wirbelsäule. Die insgesamt 100 Erkrankungen, die unter dem Oberbegriff „Rheuma“ zusammengefasst werden, teilt man in vier Hauptgruppen ein:
| Gruppe | Beispiele |
| Entzündlich rheumatische Erkrankungen | z.B. Vaskulitiden, Morbus Bechterew, Rheumatioide Arthritis, Kollagonesen |
| Degenerative rheumatische Erkrankungen | z.B. Arthrose |
| Erkrankungen des Bewegungssystems | z.B. durch Störungen beim Stoffwechsel bei Diabetes, Osteoporose, Gicht |
| Rheumatische Schmerzkrankheiten | z.B. Fibromyalgie |
Tabelle: Die Anzahl der unterschiedlichen rheumatischen Erkrankungen ist so groß, dass es sinnvoll ist, diese in mehrere Hauptgruppen zu unterteilen.
Neben Knochen und Gelenken können aber auch verschiedene Organe von rheumatischen Erkrankungen betroffen sein. Dazu gehören unter anderem Augen, Herzmuskel, der Darm und sogar Nerven.
Wo kommt Rheuma her?
Wie genau Rheuma entsteht, ist bisher nicht bekannt, allerdings spielen oft erbliche Faktoren eine Rolle. Kristallablagerungen, Infektionen im Gewebe sowie Autoimmunkrankheiten führen zu entzündlich-rheumatischen Krankheiten. Auch wenn Knorpel, Gelenke und deren Strukturen durch Überbelastung oder falsche Belastung geschädigt werden, folgen Gelenkkrankheiten und Arthrosen. Greifen Stoffwechselstörungen etwa die Knochenmasse an und bauen diese ab, werden die Knochen brüchig. Überlastungen beim Sport oder ein steifer Nacken können ebenfalls chronische Schmerzen hervorrufen.
Wie fängt Rheuma an?
Die ersten Symptome erscheinen noch relativ harmlos. Zum Beispiel kommt es zu leichtem Fieber, Verlust des Appetits und Müdigkeit. Diese Anzeichen prägen sich nach einer gewissen Zeit noch stärker aus: Gelenke schwellen an, erwärmen sich, erröten und sind morgens versteift. Anfangs schmerzen vor allem Zehen und Finger. Die Krankheit tritt meist symmetrisch auf. Das heißt, es sind z.B. beide Handgelenke, Schultern, beide Füße oder beide Knie betroffen.
Können Kinder oder Jugendliche von Rheuma betroffen sein?
Rheuma betrifft nicht nur ältere Menschen. Kinder, Jugendliche, sogar Kleinkinder können erkranken. Die heute als juvenile idiopathische Arthritis bekannte Krankheit hat ebenso wie das Rheuma bei Erwachsenen viele unterschiedliche Symptome und Verlaufsformen. Diese können sowohl Knochen als auch Organsysteme befallen. In Deutschland gehören insgesamt etwa 15.000 Kinder zu den Erkrankten.
Wie Rheuma diagnostizieren?
Untersuchen lassen sollte man sich:
- wenn mehr als zwei Gelenke von Schwellungen betroffen sind
- wenn die Morgensteifheit bei Gelenken länger als 30 Minuten anhält
- wenn Finger und Zehen bei Druck schmerzen
Wichtig für eine umfassende Diagnose ist auch eine umfassende Historie des Patienten:
- liegen bereits bei anderen Familienmitgliedern ähnliche Erkrankungen vor?
- verändert sich die Art der Schmerzen während Tag und Nacht?
- welche Gelenke schmerzen?
- wandert der Schmerz?
- wie schnell schreitet die Krankheit voran?
Zusätzlich nimmt der Arzt Blutuntersuchungen vor. Bildgebende Untersuchungen wie Röntgenschall und Röntgenaufnahmen zeigen außerdem, ob sich Flüssigkeiten in den Gelenken angesammelt haben bzw. ob Gelenk- oder Knochenschädigungen vorliegen. Mit dem
Kernspintomografen lassen sich Schädigungen sogar schon wesentlich vorher erkennen.

Wie kann man Rheuma behandeln?
Für Rheuma-Patienten gibt es viele verschiedene Therapieformen, die den Verlauf für die Betroffenen angenehmer gestalten. Ziel ist das Aufhalten, also die Remission und die Linderung bzw. die komplette Abwesenheit von Schmerzen:
| Behandlungsmethode | Beschreibung | Nebenwirkungen |
| Medikamente | • nichtsteroidale Antirheumatika haben keinen Einfluss auf den Verlauf der Krankheit, lindern aber Schmerzen und Steifheit in den Gelenken
• Krankheitsmodifizierende Medikamente wirken dagegen auf das Immunsystem ein und verhindern eine Überreaktion auf die Krankheit, sie verlangsamen oder halten den Krankheitsverlauf ganz auf. |
Die zweite Medikamentengruppe wirkt auf das Immunsystems ein, was wiederum zu einer erhöhten Infektionsgefahr führen kann. Das wäre aber auch bei einer aktiven rheumatoiden Arthritis der Fall, die nicht medikamentös behandelt wird. |
| Cortison (Steroide) | In Kombination mit den Medikamenten hilft auch das Hormon der Nebennierenrinde namens Kortison. In kleinen Dosen wirkt es entzündungshemmend. Nur bei intensiven Krankheitsschüben wird die Dosis erhöht. | Eine Erhöhung der Dosis sollte nur über einen kurzen Zeitraum geschehen, weil eine längere Einnahme zu Knochenverlust und Zunahme von Gewicht führen kann. |
| Physiotherapie | Mit physikalischen Therapieformen und Bewegungsübungen soll die Muskulatur gestärkt und die Mobilität der Gelenke weiterhin gesichert werden. Hierzu zählen vor allem Krankengymnastik und Bewegungsbäder. Außerdem sind Wärmebehandlungen wie heiße Bädern, Fango oder Moor hilfreich, aber auch Kältebehandlungen durch Kyropackungen oder in der Kältekammer. Zu den weiteren Behandlungsmethoden gehören: Ultraschall, Infrarotbestrahlung, Hochfrequenztherapie | Bei Krankheitsschüben sollte die Therapie vorsichtig vonstatten gehen. Eine zu starke Belastung kann nämlich zu weiteren Schäden führen. Eine zu intensive Wärmebehandlung hat ebenfalls schädliche Folgen. |
| Ergotherapie | Fokussiert sich darauf, wie der Patient Alltagsbewegungen (Zuhause und am Arbeitsplatz) möglichst gelenkschonend durchführen kann. |
Tabelle: Wichtig bei diesen Behandlungsmethoden ist, dass sie schon früh beginnen müssen, damit sie tatsächlich zum erwünschten Erfolg führen. Dies sollte spätestens drei Monate nach einer entsprechenden Diagnose beginnen.
Wie sollten sich Rheumapatienten ernähren?
Fettige Lebensmittel wie z.B. Leber, Butter, Schmalz, fettreicher Käse oder Wurst sollte der Patient vermeiden. Gemüse und Obst und vegetarische Gerichte sind sehr hilfreich. Zweimal in der Woche Fisch sollte ebenfalls im Diätplan stehen. Pflanzliche Öle wie Raps-, Lein-, Soja- oder Walnussöl enthalten Vitamine und wichtige Fettsäuren. Einen halben Liter fettarme Milch sollten Patienten täglich zu sich nehmen oder entsprechende Milchprodukte.
Bildquelle: Melodia plus photos – 114116071 / Shutterstock.com