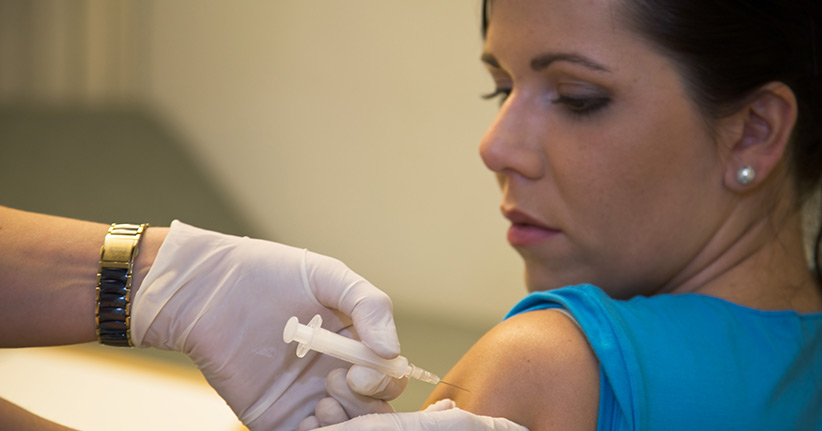
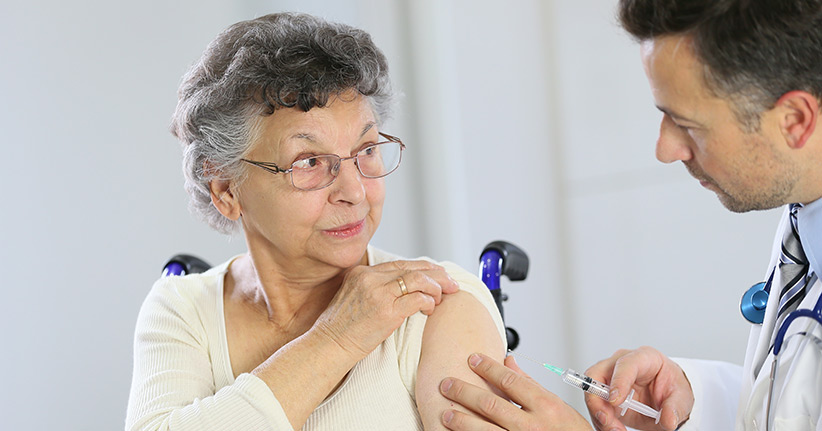
Die Ständige Impfkommission am Robert-Koch-Institut – kurz STIKO – veröffentlichte ihre neuen Impfempfehlungen. In diesen finden sich Hinweise, wie Reaktionen von Stress und Schmerzen beim Impfen reduziert werden können.
Stress und Schmerzen beim Impfen nicht außergewöhnlich
Laut den Impfempfehlungen der STIKO steht es keinesfalls außer Frage, dass im Rahmen einer Impfung Stress sowie Schmerzen auftreten. Die Furcht vor derartigen psychischen wie körperlichen Reaktionen kann
- der Akzeptanz von notwendigen Impfungen
- dem Impfen
- die Einstellung einem Arztbesuch
gegenüber das gesamte Leben lang negativ beeinflussen. Dies ist nicht nur bei Kindern so, sondern auch bei erwachsenen Personen.
Den aktuellen Impfempfehlungen der STIKO können hilfreiche Hinweise entnommen werden, wie derartige Reaktionen vermindert werden können. Ärzte und sonstiges Personal, das Impfungen durchführt, können zum Beispiel vermehrt auf ihre Wortwahl achten. Damit kann eine Verstärkung von Misstrauen und Ängsten vermieden werden. Auf unehrliches Gerede vieler Ärzte oder medizinischem Personal, wie beispielsweise „Das tut gar nicht weh!“ ist zu verzichten.
Ausschließlich lokale Schmerzstillung
Zur Minimierung von Schmerzen lassen sich auch verschiedene Arzneimittel einsetzen. Unter anderem sind Cremes oder Schmerzpflaster mit einem Lidocain-Gehalt für Kinder ab vier Jahren geeignet.
Jugendliche wie auch Erwachsene, die unter einer starken Angst vor dem Impfen leiden, können mittels Schmerzpflaster Linderung erfahren. Zu beachten ist hierbei jedoch, dass ein Schmerzpflaster eine Einwirkzeit von wenigstens einer halben bis einer ganzen Stunde hat.
Die Kosten für Schmerzpflaster müssen die Eltern oder Jugendlichen im Großen und Ganzen selbst tragen. Eine Alternative hierzu besteht in der Verwendung von Eis Spray. Dieses wird für eine Zeit von zwei bis acht Sekunden aufgetragen. Anschließend kann unmittelbar mit der Desinfektion und Impfung begonnen werden.
Weitere Empfehlungen
Ferner finden sich Empfehlungen zu den Techniken der Injektion, den unterstützenden Verfahren sowie zur Körperposition während der Impfung. Zu den unterstützenden Verfahren gehört unter anderem auch eine Aufklärung über sämtliche anstehende Impfungen sowie die damit gegebenenfalls auftretenden Schmerzen.
Analgetika sollen vor der Impfung nicht gegeben werden. Ebenso sollte die Injektionsstelle vorher nicht gerieben werden.