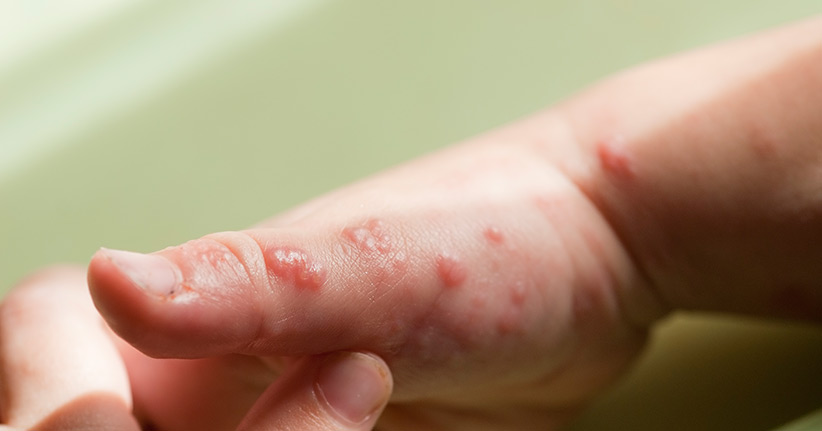
Mit einem Gürtel und einer Rose hat die Gürtelrose nur sehr entfernt zu tun. Ihren Namen verdankt die Virusinfektion den Anzeichen auf der Haut, und zwar auf der Körperpartie, wo normalerweise der Gürtel sitzt, und weil der Ausschlag mit ein wenig Fantasie an eine Rose erinnert. Eine Gürtelrose wird durch ein Virus, das sogenannte Varizella-Zoster-Virus ausgelöst, sie ist sehr schmerzhaft, aber sie lässt sich heute gut behandeln. Es gibt einige Therapien, die dafür sorgen, dass die Beschwerden gelindert werden und die Heilung beschleunigt wird.
Welche Symptome hat eine Gürtelrose?
Ärzte nennen die Gürtelrose etwas salopp auch Herpes Zoster. Zu den ersten Symptomen gehört ein Hautausschlag, auf dem sich kleine Bläschen bilden und der sich zunächst streifenförmig in Höhe der Hüfte zeigt. Der Grund für den Ausschlag ist in den Nervenbahnen zu finden, in die sich der Virus einnistet, und nicht selten ist es der gleiche Virus, der auch die Windpocken auslöst. Wer als Kind die Windpocken hatte, der wird die äußeren Symptome schnell wieder los, aber der Virus bleibt im Körper. Im Alter, wenn das Immunsystem nicht mehr so sicher und gut funktioniert, dann kann es ein, dass der Virus wieder zum Leben erwacht und dann eine Gürtelrose auslöst.
Trifft die Gürtelrose einen älteren Menschen, dann löst sie in der Regel starke Schmerzen aus und die Beschwerden können lange andauern. Für die Heilung ist es von entscheidender Bedeutung, wie früh die Gürtelrose erkannt wird. Wird sie früh diagnostiziert, dann kann die entsprechende Behandlung schnell eingeleitet werden und die Krankheit ebenso schnell auch ausheilen.
Welche Therapien gibt es?
Treten die typischen Symptome auf, dann sollte man keine Zeit verlieren und sofort einen Arzt aufsuchen. In den meisten Fällen bekommen die Patienten dann Medikamente, die die Schmerzen lindern und eine Creme, die verhindert, dass sich die Viren weiter ausbreiten können. Mit der richtigen Therapie verschwinden die Bläschen, die die Schmerzen verursachen, recht schnell wieder und der Ausbruch der Gürtelrose wird abgebremst.
Wichtig ist aber, dass die Betroffenen spätestens zwei bis maximal drei Tage, nachdem die ersten Symptome aufgetreten sind, zu einem Arzt gehen. Patienten, die noch keine 50 Jahre alt sind, bekommen in der Regel eine leichte Form der Gürtelrose, die sehr gut mit einer antiviralen Therapie behandelt werden kann. Bei älteren Menschen reicht diese Therapie oftmals nicht aus, und der Arzt wird versuchen, mit Infusionen zu helfen.
Wie gefährlich ist eine Gürtelrose?
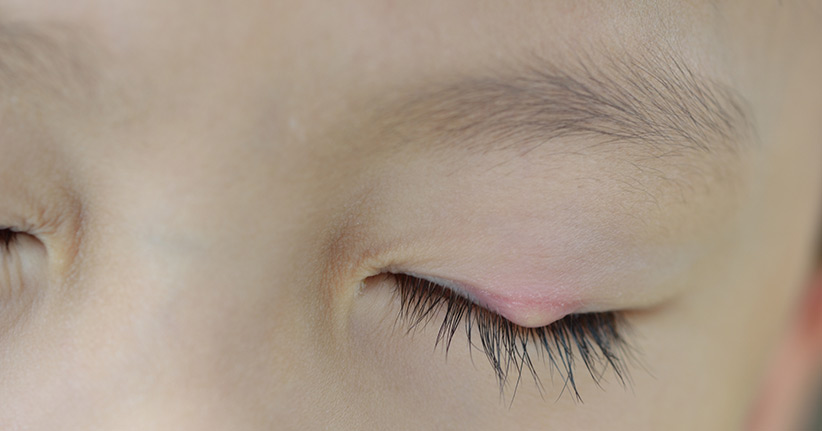
In sehr seltenen Fällen entwickelt sich eine Gürtelrose zu einer schwerwiegenden Erkrankung. Immer dann, wenn die Nerven im Gehirn betroffen sind, dann kann es passieren, dass das Auge oder das Ohr betroffen sind. Wenn die Regenbogenhaut oder die Hornhaut des Auges betroffen sind, dann kann es zu Sehstörung und im schlimmsten Fall sogar zur Erblindung kommen. Eine Gürtelrose, die aufs Ohr schlägt, kann eine Gesichtslähmung zur Folge haben.
Bei Menschen, die unter einer ausgeprägten Immunschwäche leiden, wie das zum Beispiel bei HIV Patienten der Fall ist, betrifft die Gürtelrose nicht nur die Haut, sie kann auch die inneren Organe angreifen und dann wird die Krankheit lebensbedrohlich. Sehr selten kann sich aus einer Gürtelrose auch eine Hirnhautentzündung entwickeln. Eine Gürtelrose tritt meist nur einmalig auf und ist, wenn die Behandlung anschlägt, nach vier Wochen ausgeheilt.
Kann man vorbeugen?
Um erst gar nicht an einer Gürtelrose zu erkranken, gibt es einige präventive Maßnahmen. Dazu gehört das Vermeiden von Stress und auch zu viele Sonnenbäder sind schädlich, denn die Wärme auf der Haut kann den Virus aktivieren und die Gürtelrose bricht aus. Wer als Kind gegen die Windpocken geimpft wurde, ist leider nicht immun, aber wenn es zu einer Gürtelrose kommt, dann ist ein Ausbruch seltener und weniger schwer als bei denjenigen, die nicht geimpft wurden.
Bild: © Depositphotos.com / angelsimon