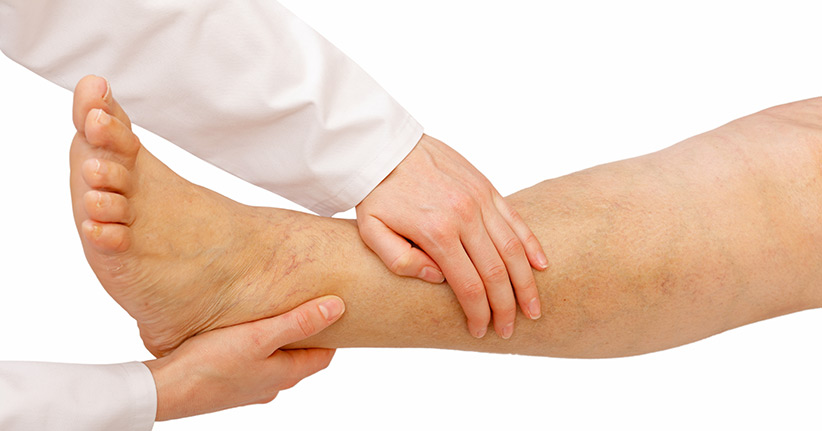
Fast jeder kennt das, an heißen Sommertagen oder nach einer langen Wanderung bei warmem Wetter schwellen plötzlich die Füße an und sie werden so dick, dass die Sandalen nicht mehr passen. Bei Menschen, die unter Allergien leiden, sind geschwollene Augen keine Seltenheit, aber ganz gleich, ob es sich um Beine, Füße oder Augen handelt, die Schwellungen werden immer von Wassereinlagerungen im Gewebe, sogenannten Ödemen verursacht. Sind diese Ödeme immer ein Fall für den Arzt und müssen behandelt werden oder kann jeder selbst etwas dagegen tun?
Wie entstehen Wassereinlagerungen im Gewebe?
Der menschliche Körper besteht zum überwiegenden Teil aus Wasser und der größte Teil der Flüssigkeit wird in den Zellen gespeichert. Aber auch im Bindegewebe zwischen den einzelnen Organen, in der Unterhaut und selbst in den Knochen sind Wasseransammlungen zu finden. Streng genommen ist auch das Blut ein Organ aus unterschiedlichen Zellen, in denen sich Wasser befindet. Um die Flüssigkeit im Gleichgewicht zu halten, gibt es feinste Mechanismen und wenn diese nicht mehr richtig funktionieren, dann bilden sich Wassereinlagerungen im Gewebe. Wenn zum Beispiel der Druck in den feinen Äderchen steigt, dann wird immer mehr Wasser in das umliegende Gewebe gepresst und es entstehen Ödeme. Auch bei einem Mangel an Eiweiß, einer hohen Durchlässigkeit der Zellwände, beispielsweise bei Allergien, oder bei Problemen des Lymphabflusses kann es zu Wassereinlagerungen im Gewebe kommen.
Die häufigste Form – Lymphödeme
Der Körper wird von einem feinen Netz von Lymphgefäßen durchzogen, die die Flüssigkeit aus dem Gewebe in alle Teile des Körpers verteilen. Die feinsten Lymphgefäße, die Kapillaren, fließen mit den großen Lymphgefäßen zusammen und münden schließlich in den Venen. Bevor das Wasser aus dem Gewebe in den Blutkreislauf eintritt, müssen mehrere große Lymphknoten passiert werden, die das Wasser reinigen und filtern. Wenn aber mehr Flüssigkeit ins Gewebe ein- als abfließt, dann kommt es zu einem Lymphödem, der häufigsten Form von Wassereinlagerungen im Gewebe. Diese Lymphödeme treten entweder an bestimmten Körperteilen oder am ganzen Körper auf. Vor allem diese generalisierte Form des Lymphödems kann schnell gefährlich werden und muss in jedem Fall von einem Arzt behandelt werden.
Die Anzeichen eines Ödems
Wassereinlagerungen im Gewebe sind nicht immer einfach zu erkennen, denn es dauert eine bestimmte Zeit, bis ein Ödem sichtbar wird. Die Betroffenen verspüren verschiedene Symptome, die auf ein Lymphödem hinweisen und anhand der Symptome lässt sich ablesen, wie gefährlich ein Ödem ist. Zu den Symptomen gehören unter anderem:
- Kribbeln, leichte Stiche und ein Taubheitsgefühl in den betroffenen Körperteilen
- Spannungs- und Druckgefühl
- Die betroffenen Körperteile ermüden sehr schnell
- Es kommt zu Hautverfärbungen
- Hautfalten an den Fingergelenken und Zehen verbreitern sich
- Schwellungen fühlen sich fest und prall an und lassen sich auf Druck eindellen
Die Schweregrade eines Ödems
Unterteilt werden Wassereinlagerungen im Gewebe in vier Schweregrade. Im Stadium 0 ist noch keine Schwellung zu sehen, im ersten Stadium entsteht bereits eine leichte Schwellung, die auf Druck nachgibt. Die Wassereinlagerungen im Gewebe können in diesem Stadium wieder zurückgehen und es gibt keine Veränderungen des Gewebes. Das zweite Stadium nennen Mediziner eine irreversible Schwellung, die sich im betroffenen Bereich nicht mehr eindrücken lässt und selbst wenn der Fuß oder das Bein hoch gelagert werden, geht die Schwellung nicht mehr zurück. Im dritten und letzten Stadium kommt es zu einer sogenannten Elephantiasis, und wie der Name es schon verrät, können vor allem Beine so unförmig anschwellen, dass sie an die Beine eines Elefanten erinnern. Die Haut fühlt sich derb und hart an, es entstehen Hautwülste und das Risiko, dass sich die Haut entzündet, ist sehr groß. In diesem Fall sollte immer ein Arzt aufgesucht werden, denn diese Ödeme sind gefährlich und können zu bleibenden Schäden führen.
Bild: © Depositphotos.com / obencem