Probleme und Erkrankungen, die den Rücken betreffen, kommen in der heutigen Zeit immer häufiger vor. Da der Rücken ein sehr komplexes Gebilde ist, reicht die Palette der Krankheiten von Schwierigkeiten mit der Bandscheibe über Probleme mit den Wirbeln, bis hin zur sogenannten Spinalkanalstenose, einer Verschleißerkrankung, die entweder angeboren ist oder erworben wird. Die Ursache für diese Erkrankung des Rückens ist eine Degeneration der Knorpel- und Knochenteile in der Wirbelsäule, auch eine krankhafte Veränderung der Wirbelkörper und eine Verkleinerung des Wirbelkanals können zu einer Spinalkanalstenose führen.
Das Wunderwerk Wirbelsäure
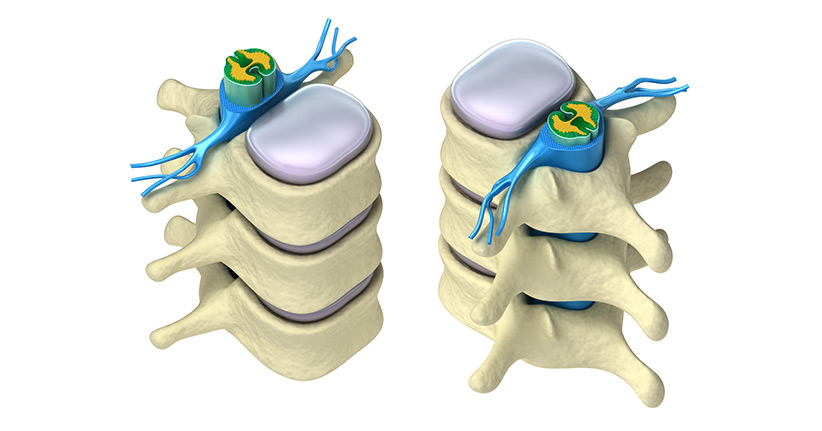
Ohne die Wirbelsäule könnte der Mensch nicht aufrecht gehen, denn sie stabilisiert den Körper und sorgt dafür, dass wir flexible Bewegungen ausführen können. Die Wirbelsäule besteht aus den aneinander gereihten Wirbelkörpern, die durch Gelenke miteinander verbunden sind. Jeder der Wirbelkörper hat in der Mitte ein Loch und übereinander gestapelt bilden diese Löcher den Wirbelkanal, der wiederum eine schützende Hülle für das sehr empfindliche Rückenmark darstellt. Das Rückenmark ist praktisch die Verbindung zwischen dem Gehirn und dem Körper, denn die Nervensubstanzen leiten die Reize weiter. An einigen Stellen treten die Nerven aus der Wirbelsäule aus, um sich dann zu verzweigen, so werden unter anderem die Bewegungen von Armen und Beinen möglich.
Wie kommt es zur Spinalkanalstenose?
Es gibt mehrere Möglichkeiten, wie eine Spinalkanalstenose entsteht. Ein häufiger Grund ist eine Fehlbildung der Wirbelsäule, aber auch ein ausgeprägtes Hohlkreuz kann eine Spinalkanalstenose verursachen. Die Wirbelsäule kann sich schon vor der Geburt verengen und auch eine gestörte Umwandlung der Knorpel in Knochengewebe kann schon im Mutterleib zu einer Spinalkanalstenose führen. Wird die Wirbelsäule über einen langen Zeitraum stark belastet, dann kommt es zu Verschleißerscheinungen an den Wirbelkörpern, die wiederum eine Stenose des spinalen Kanals zur Folge haben.
Welche Symptome gibt es?
Die typischen Symptome einer Spinalkanalstenose machen sich bei den Betroffenen schmerzhaft bemerkbar. Es kommt zu Schmerzen in den Beinen und Rückenschmerzen, die sich schleichend verschlimmern. Wird der Rücken belastet, dann schmerzen die Beine und sie fühlen sich müde und sehr schwer an. Besonders stark sind die Symptome beim Gehen, der Rücken schmerzt jedoch auch dann, wenn ganz bestimmte Bewegungen ausgeführt werden. Ist der Grund für die Spinalkanalstenose ein Hohlkreuz, dann schmerzt der aufrechte Gang, wenn sich die Betroffenen hingegen leicht nach vorne beugen, dann lässt der Schmerz nach. Selten treten Lähmungserscheinungen auf, und falls das der Fall ist, dann handelt es sich sehr wahrscheinlich um eine hochgradige Einengung des Wirbelkanals. In besonders drastischen Fällen kann eine Stenose zu einer schlaffen Lähmung der Beine und zu Problemen beim Wasserlassen führen.
Wie wird eine Spinalkanalstenose behandelt?
Wenn der Arzt die Diagnose Spinalkanalstenose stellt, dann bieten sich verschiedene Möglichkeiten für die Behandlung an. Das Ziel jeder Therapie ist es jedoch, dass die Wirbelsäule entlastet wird. Das kann zum Beispiel mit Krankengymnastik erreicht werden, gute Erfolge werden sehr oft auch mit Wärmebehandlungen und Massagen erzielt. Um die Schmerzen zu lindern, wird der Arzt zudem entzündungshemmende Medikamente verordnen und auch eine konservative Therapie kann die Beschwerden lindern. Im Rahmen dieser Therapie werden verschiedene Maßnahmen wie Medikamente, Krankengymnastik und Physiotherapie kombiniert. Wird die Spinalkanalstenose mit Medikamenten behandelt, dann gibt es ein Schema in drei verschiedenen Stufen. Bei nur leichten Schmerzen bekommen die Betroffenen in der ersten Stufe Ibuprofen, Diclofenac oder Paracetamol, bei mittelstarken Schmerzen (Stufe zwei), verschreibt der Arzt schwache Opioide und wenn es sich um sehr starke Schmerzen handelt, dann kommen starke Opioide zum Einsatz (Stufe drei). Da diese Medikamente jedoch auf Dauer die empfindliche Magenschleimhaut angreifen, müssen die Patienten zusätzlich Medikamente nehmen, die unter anderem die Magensäure hemmen. Operiert wird eine Spinalkanalstenose nur in Ausnahmen, wenn alternative Therapieformen wie Medikamente und Krankengymnastik nicht den erhofften und gewünschten Erfolg zeigen.
Bild: © Depositphotos.com / Remains