Wenn sich auf der Mundschleimhaut kleine runde oder ovale Flecken und Pickelchen bilden, die bei jeder Mundbewegung schmerzen, dann steht die Diagnose relativ schnell fest, es handelt sich um Aphten. Aphten gehören zu den am häufigsten auftretenden Krankheiten im Mundbereich, sie sind störend, sie schmerzen, aber sie sind harmlos. Was Aphten so unangenehm macht, das ist die Tatsache, dass sie immer wieder auftreten können. Warum es Aphten gibt, ist bis heute unklar und auch wenn sie nicht gesundheitsschädlich sind, so können sie das Wohlbefinden doch sehr beeinträchtigen.
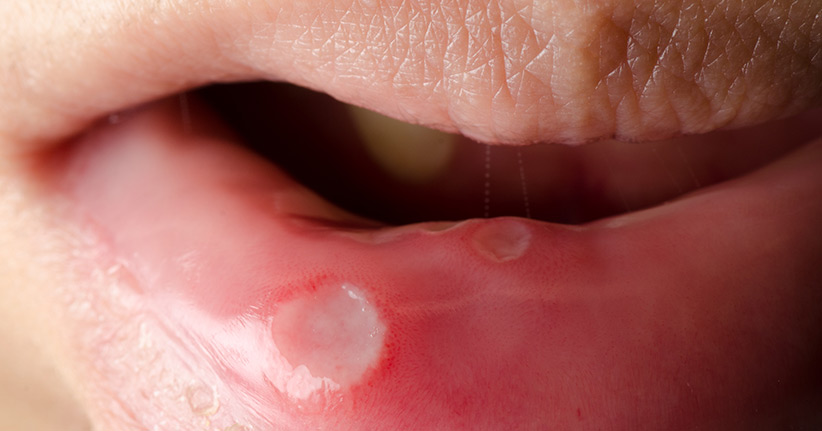
Wie sehen Aphten aus?
In der Regel haben Aphten die Größe einer Linse und sind entweder leicht rötlich oder weiß-gelblich. Rund 20 % der Deutschen ist mindestens einmal in ihrem Leben an Aphten erkrankt, bei einigen treten die kleinen Geschwüre im Mundraum und am Gaumen allerdings immer wieder auf. Frauen leider deutlich öfter unter Aphten als Männer, und wenn es in der Familie schon Fälle gab, dann besteht das Risiko, ebenfalls daran zu erkranken.
Welche Ursachen haben Aphten?
Es gibt viele Ursachen, die Aphten auslösen können, aber in den meisten Fällen bleibt die Ursache unklar. Bei Säuglingen kann es beim Saugen an der Flasche zu kleinen Verletzungen kommen, die sich dann in Aphten verwandeln. Wenn die Aphten immer wiederkehren, dann ist die Ursache meist unbekannt, aber viele Ärzte vermuten, dass es sich hierbei um eine Reaktion des Immunsystems handelt. Eisenmangel oder der Mangel an Folsäure, Vitamin B12 oder Zink werden als Ursachen für Aphten diskutiert und auch eine Überempfindlichkeit gegen bestimmte Nahrungsmittel könnte der Auslöser sein. Wer auf Tomaten, Nüsse oder auch auf Zitrusfrüchte und Alkohol allergisch reagiert, der läuft Gefahr, auch Aphten zu bekommen.
Der monatliche Zyklus kann der Auslöser sein, aber auch Stress und schwere psychische Belastungen können dafür sorgen, dass sich Aphten im Mund bilden. Viele klagen auch nach einem Besuch beim Zahnarzt über Aphten, denn es kann während der Behandlung zu kleinen Verletzungen kommen, die dann zu Aphten werden. Ob Viren oder bestimmte Bakterien die Mundkrankheit auslösen, konnte bisher noch nicht bestätigt werden. Menschen, die mit HIV infiziert sind, leiden häufig unter Aphten, aber hier liegen die Ursachen bei den Medikamenten, die eingenommen werden.
Welche Therapien gibt es?
In den meisten Fällen müssen Aphten nicht behandelt werden, denn so lästig und auch schmerzhaft sie auch sind, sie verschwinden in der Regel ganz von alleine wieder. Eine Therapie kommt immer nur dann infrage, wenn die Schmerzen stark sind, und auch bei Kindern ist eine Therapie zu empfehlen, denn sie leiden darunter besonders oft. Um die Schmerzen zu lindern, hilft meist ein lokales Betäubungsmittel, das mittels einer Lösung aufgetragen wird. Ratsam ist auch der Verzicht auf bestimmte Lebensmittel wie Zitrusfrüchte und Obstsäfte sowie auf scharfe Gewürze und alkoholische Getränke, damit die Schleimhaut nicht unnötig gereizt wird.
Mundspülungen mit Kamille helfen dabei, die Schmerzen zu lindern und die Aphten schneller abheilen zu lassen. Der Zahnarzt kann ebenfalls dabei helfen, dass die lästigen Geschwüre im Mund wieder verschwinden, denn eine Bestrahlung mit einem speziellen Rotlicht sorgt dafür, dass die Aphten schnell wieder weg sind.
Gibt es vorbeugende Maßnahmen?
Leider kann Aphten nur sehr begrenzt vorgebeugt werden, da die Ursachen noch nicht restlos geklärt sind. Wer schon einmal Aphten hatte, der sollte Stress abbauen, um einen weiteren Ausbruch zu vermeiden, besonders auf seine Mundhygiene achten und von Zeit zu Zeit eine medizinische Mundspülung verwenden. Empfehlenswert sind Mundspülungen mit den Wirkstoffen Betamethason, Chlorhexidin und auch Hexetidin. Um die Schmerzen zu lindern, ist eine Lösung die Lidocain enthält, die beste Wahl, denn das Lidocain betäubt den Schmerz für mehrere Stunden.
Wenn die Aphten in einem relativ kurzen Zeitraum immer wieder kommen oder wenn sie besonders groß sind, dann sollte der Arzt eine Blutuntersuchung machen.
Bild: © Depositphotos.com / panxunbin